Het langdurig gebruik van PPI-maagzuurremmers verhoogt de sterftekans. Dat blijkt uit een grootschalig onderzoek onder Amerikaanse veteranen. In Nederland slikken honderdduizenden mensen chronisch PPI’s, vaak zonder directe medische noodzaak.
Proton pump inhibitors (PPI’s) verminderen de zuurproductie in de maag. Patiënten met een maagzweer of refluxklachten (‘brandend maagzuur’) krijgen ze voorgeschreven om die kwaal aan te pakken, en vervolgens is het bijna een automatisme dat ze jaar in jaar uit PPI’s blijven slikken.
PPI’s staan daarmee in de top tien van meest voorgeschreven medicijnen in Nederland; jaarlijks gaan twee miljoen recepten voor PPI’s over de toonbank. Bovendien zijn ze ook zonder recept bij de drogist te krijgen.
Langdurig gebruik blijkt nu de relatieve sterftekans met de helft te verhogen. Dus als een redelijk gezond persoon die geen PPI’s gebruikt in een zeker jaar twee procent kans heeft om te overlijden, heeft een vergelijkbare persoon die al jaren PPI’s gebruikt drie procent kans om te overlijden. Voor bejaarden, met sowieso een hogere sterftekans per jaar, zou een sterftekans van tien procent stijgen tot vijftien procent door PPI-gebruik.
Om het in perspectief te zetten, is het goed om te weten hoeveel mensen er nu in absolute getallen overleden. Zo stierven in de controlegroep waarin helemaal geen voorgeschreven remmers werden gebruikt 36 op de duizend mensen per jaar. In de PPI-groep stierven 56 op elke duizend mensen (vergeleken met niet-gebruikers dus twintig per duizend extra). In de relevantere vergelijking met H2-antagonistgebruikers, stierven er elk jaar per duizend gebruikers ongeveer dertien mensen extra.
Veteranen
Het onderzoek, gepubliceerd in de British Medical Journal (BMJ), volgde jarenlang 1,7 miljoen Amerikaanse veteranen. Dat volgen was overigens virtueel; veteranen krijgen in de VS goede medische zorg en van hen worden voortdurend medische en gezondheidsdata opgeslagen. Je kunt dus achteraf gaan graven in die data om de effecten van bepaalde medicijnen, behandelingen of levensomstandigheden aan het licht te brengen.
Omdat maagzuurremmers ook in de VS massaal gebruikt worden, was er een grote groep veteranen die PPI’s gebruikte, en een grote groep die een ander type maagzuurremmer gebruikte, namelijk H2-antagonisten. Verder was de PPI-groep groot genoeg om de gebruikers in te delen naar hoe lang ze het middel al gebruikten: minder dan dertig dagen, dertig tot negentig dagen, negentig dagen tot een jaar, of één tot twee jaar. En dan waren er natuurlijk veteranen die helemaal geen maagzuurremmers, althans niet op recept, gebruikten.
Vergelijkbare groepen
Het vergelijken van de sterfte onder PPI-gebruikers en willekeurige niet-gebruikers zegt nog weinig; immers, als je ervan uitgaat dat maagzuurremmers worden voorgeschreven aan mensen met kwalen, is het niet zo verrassend dat die vaker overlijden dan mensen die geen maagzuurremmers gebruiken, die waarschijnlijk minder kwalen hebben.
Maar dit onderzoek gaat uit van de veronderstelling dat groepen patiënten die alleen verschillen wat betreft het type maagzuurremmers dat ze krijgen, qua gezondheidstoestand vergelijkbaar zijn. Dus vergeleken de onderzoekers de sterfte in de PPI-groep met die in de H2-groep, en vonden een aanzienlijke ‘oversterfte’ in de PPI-groep.
De vraag is of die groepen echt vergelijkbaar zijn. PPI’s zijn later op de markt gekomen dan de H2-antagonisten, en zouden nog effectiever zijn in het bestrijden van maagzuur. Het is denkbaar dat PPI’s worden voorgeschreven aan patiënten die gemiddeld ernstiger ziek zijn dan de groep die H2-antagonisten krijgt voorgeschreven.
Pijnstillers
Zo wijst een CBG-beoordelaar erop dat PPI’s standaard worden voorgeschreven aan patiënten die ook pijnstillers van het NSAID-type krijgen (ibuprofen, diclofenac, e.d.), omdat die vaak maagklachten geven. Dit zijn relatief vaak patiënten met ernstige aandoeningen, zoals kanker, waaronder de sterfte uiteraard hoger is. Maar of aan zulke patiënten in plaats van PPI’s ook H2-antagonisten worden voorgeschreven, kon de beoordelaar niet zeggen.
Dat de PPI-groep gemiddeld zieker is dan de H2-groep, is vooralsnog dus niet meer dan een veronderstelling. Vanwege het feit dat PPI’s in de VS ook zonder recept verkrijgbaar zijn, onderschat dit onderzoek waarschijnlijk nog de oversterfte onder de gebruikers. Immers, een deel van de groep ‘niet-gebruikers’ slikt mogelijk PPI’s die niet geregistreerd worden, zodat ook de sterfte onder ‘niet-gebruikers’ door PPI’s verhoogd kan zijn.
Rinkelen
Een ander zwak punt van dit onderzoek is, volgens het College ter Beoordeling van Geneesmiddelen (CBG), dat het alleen keek of iemand in de vervolgperiode overleed, niet waaraan. Volgens een woordvoerdster van het CBG heeft een van hun deskundigen het artikel in BMJ voorlopig beoordeeld; het zal samen met andere onderzoeken worden meegenomen in de doorlopende ‘bewaking’ van geneesmiddelen die vooral in Europees verband plaatsvindt.
De alarmbellen zijn dus niet meteen gaan rinkelen. Dat was wél gebeurd als was aangetoond dat bepaalde kwalen specifieke PPI-gebruikers fataal worden, aldus de woordvoerster. Uit laboratorium- en proefdier-experimenten zijn overigens wel aanwijzingen bekend: PPI’s kunnen nierfalen veroorzaken, verminderen het natuurlijk herstelvermogen van de lever en veroorzaken op celniveau vroegtijdige veroudering. Ook is over PPI’s eerder ophef ontstaan, onder meer nadat in 2015 bleek dat PPI-gebruikers een hoger risico lopen op een hartinfarct. Waarschijnlijk is het PPI-gebruik zelden de enige doodsoorzaak, maar vormt het een extra belasting die andere kwalen verergert.
Onthullende oversterfte
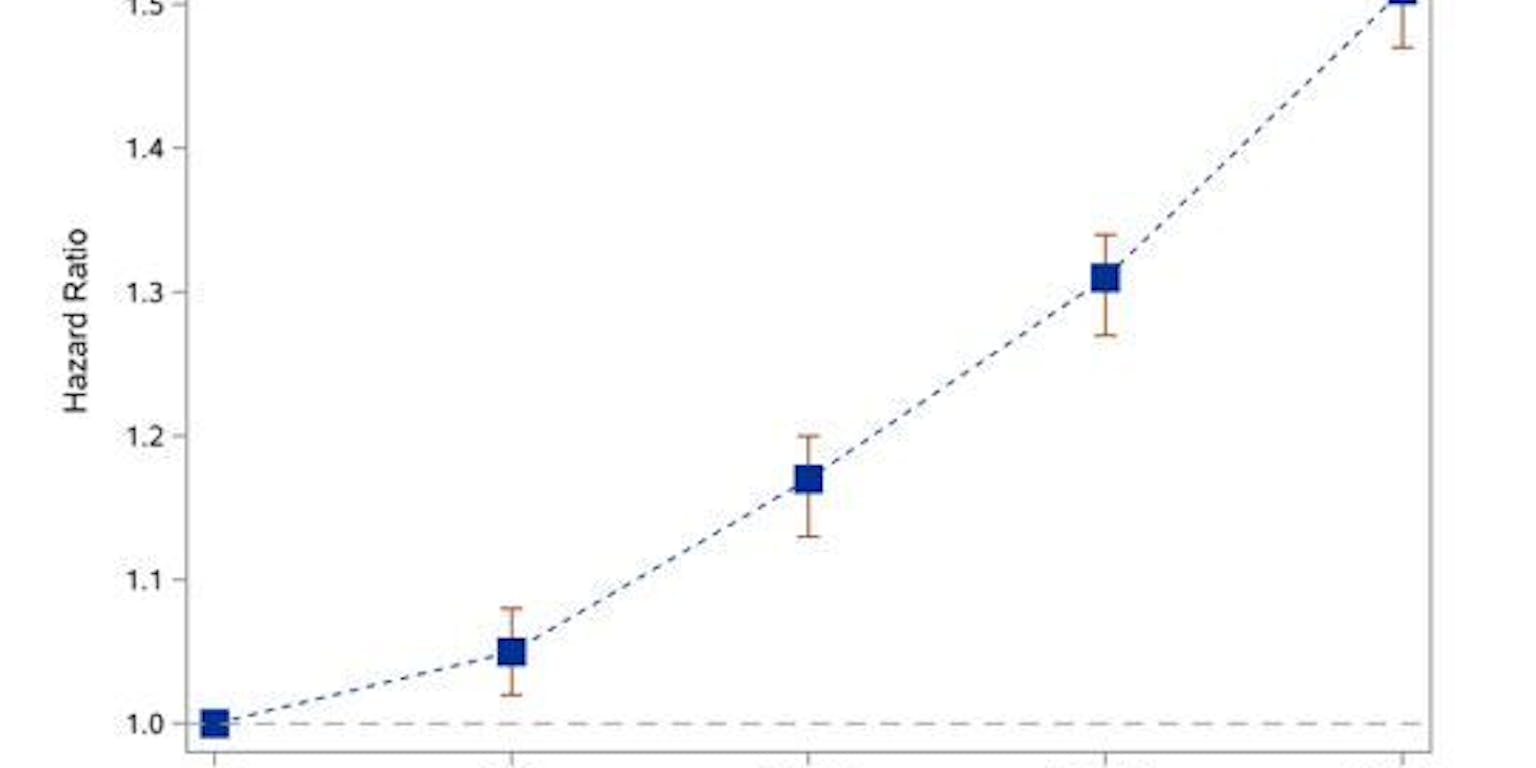
Wel opmerkelijk is dat de oversterfte sterk afhing van hoe lang mensen al PPI’s slikten. Bij gebruik korter dan dertig dagen is er geen aantoonbaar extra risico op overlijden. Het effect begint pas zichtbaar te worden bij gebruik langer dan een maand (ongeveer vijf procent extra sterftekans) en loopt op tot wel vijftig procent extra sterftekans bij gebruik langer dan een jaar (zie de grafiek). De onderzoekers vergeleken de PPI-gebruikers nog met diverse, op een andere manier geselecteerde groepen, en vonden iedere keer een significante oversterfte die samenhing met PPI.
Globale schatting
Om hoeveel ‘extra’ sterfgevallen onder PPI-gebruikers in Nederland zou dit gaan? Het artikel in BMJ gaat over Amerikaanse veteranen (vooral mannen met een gemiddelde leeftijd van zestig jaar) die als groep niet zonder meer te vergelijken met Nederlandse PPI-gebruikers. Maar een heel globale schatting is wel mogelijk.
In de PPI-groep, vergeleken met H2-antagonistgebruikers, stierven elk jaar per duizend gebruikers ongeveer dertien mensen extra (vergeleken met niet-gebruikers: twintig per duizend extra). In Nederland gebruiken meer dan twee miljoen mensen PPI’s, dus zou het aantal extra sterfgevallen door PPI’s in de duizenden per jaar lopen.
Zoals boven al genoemd, worden maagzuurremmers vaak voorgeschreven zonder directe aanleiding, om maagklachten door andere medicijnen te voorkomen. Over dat routineuze voorschrijfgedrag zeggen de onderzoekers in hun artikel het volgende: ‘PPI’s worden door miljoenen mensen gebruikt voor aandoeningen en tijdsduren die nooit getest of goedgekeurd zijn; ze zijn in diverse landen zonder recept verkrijgbaar en worden algemeen als veilig beschouwd. Ze worden te vaak voorgeschreven, zelden wordt het gebruik daarna nog gestopt en vaak wordt er zonder goede reden mee begonnen tijdens een verblijf in het ziekenhuis, waarna het gebruik langdurig wordt voortgezet zonder geldige medische reden.’